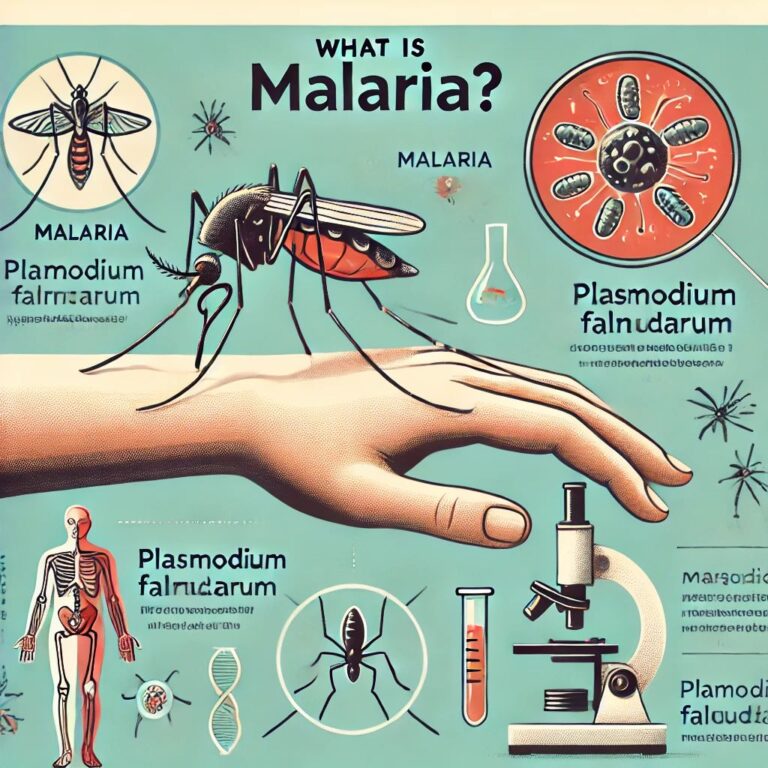
مالاریا نوعی بیماری انگلی است که توسط گونههای پلاسمودیوم از جمله P. falciparum، P. vivax، P. ovale، P. malariae و P. knowlesi ایجاد میشود. این گونهها انسان را از طریق نیش پشههای آنوفل آلوده میکنند. P. falciparum باعث موارد شدید میشود که ممکن است منجر به بروز عوارضی مانند مالاریای مغزی شود. P. vivax و P. ovale با عودهای ناشی از مراحل غیرفعال کبدی (هیپنوزوئیتها) مشخص میشوند. P. malariae اغلب عفونتهای مزمن ایجاد میکند و P. knowlesi، که یک بیماری مشترک بین انسان و دام است، پتانسیل انتقال به انسان با عوارض جدی را دارد.
روشهای تشخیص مالاریا
میکروسکوپی
این روش، استاندارد طلایی تشخیص است و شامل بررسی اسمیرهای ضخیم و نازک خون زیر میکروسکوپ است. این کار به شناسایی گونه و تخمین بار انگل کمک میکند، اما نیازمند تکنسینهای ماهر و زیرساختهای آزمایشگاهی مناسب است که باعث میشود در مناطق روستایی کمتر استفاده شود.
تستهای تشخیصی سریع (RDT)
این تستها آنتیژنهای خاص مالاریا را با روش ایمونوکروماتوگرافی تشخیص میدهند و نتایج سریع ارائه میکنند. اما ممکن است در تشخیص موارد با انگل کم یا در تمایز تمام گونهها، بهویژه P. knowlesi، دقت کافی نداشته باشند.
تکنیکهای مولکولی
تستهای اسید نوکلئیک (NATs)، مانند PCR، با تشخیص DNA پلاسمودیوم دقت بالایی دارند. ابزارهایی مانند cobas Malaria Assay حتی میتوانند نمونههای تلفیقی را آزمایش و غربالگری کارآمدی ارائه کنند. بااینحال، این روشها پرهزینه و زمانبر هستند.
هوش مصنوعی و یادگیری ماشین
روشهای نوظهور تشخیص شامل استفاده از مدلهای یادگیری عمیق مانند شبکههای عصبی کانولوشنال (CNN) برای تحلیل اسمیر خون است. این سیستمهای اتوماتیک خطای انسانی را کاهش میدهند و در محیطهای فاقد پرسنل ماهر قابلاستفاده هستند.
روشهای درمان مالاریا
مالاریا بدون عارضه
درمانهای ترکیبی مبتنی بر آرتمیزینین (ACTs): این داروها خط اول درمان عفونتهای P. falciparum هستند. مشتقات آرتمیزینین (مانند آرتمتر و آرتسونات) با داروهای شریک مانند لومفانترین یا مفلوکین ترکیب میشوند تا از ایجاد مقاومت جلوگیری شود.
کلروکین: در مناطقی که مقاومت دارویی وجود ندارد، برای درمان P. vivax، P. ovale و P. malariae مؤثر است. در مناطقی که مقاومت وجود دارد، ACT توصیه میشود.
مالاریا شدید
آرتسونات داخل وریدی: در موارد شدید، بهویژه در مالاریای مغزی یا نارسایی چندعضوی، استفاده میشود. آرتسونات به دلیل اثربخشی و ایمنی بهتر، جایگزین کینین شده است.
ACTهای خوراکی بعدی: پس از درمان داخل وریدی، برای پاکسازی انگلهای باقیمانده، چند روز ACTهای خوراکی تجویز میشوند.
درمان مالاریا عودکننده
پریماکین یا تفنوکین: این داروها هیپنوزوئیتها (فرمهای خفته کبدی) P. vivax و P. ovale را هدف قرار میدهند تا از عود بیماری جلوگیری شود. بیماران باید از نظر کمبود گلوکز-6-فسفات دهیدروژناز (G6PD) آزمایش شوند تا از بروز همولیز شدید جلوگیری شود.
مدیریت مقاومت دارویی
در مناطقی که مقاومت دارویی وجود دارد، ترکیبات جایگزین مانند دیهیدروآرتمیزینین-پیپراکین استفاده میشود. همچنین، بررسی و بهروزرسانی دستورالعملهای درمانی برای مدیریت گونههای مقاوم پلاسمودیوم ضروری است.
مدیریت مؤثر مالاریا نهتنها به تشخیص دقیق بلکه به درمان بهموقع و مناسب، بهویژه در مناطقی با الگوهای پیچیده مقاومت دارویی، نیاز دارد. در کنار درمان، استراتژیهای بهداشت عمومی مانند استفاده از شبکههای حشرهکش، سمپاشی داخل ساختمان و پیشگیری شیمیایی نقش مهمی در کاهش انتقال مالاریا در سطح جهان ایفا میکنند.
منابع
Otesteanu, Corin F., et al. “Machine learning for predicting Plasmodium liver stage development in vitro using microscopy imaging.” Computational and Structural Biotechnology Journal 24 (2024): 334-342.
Özbılge, Emre, Emrah Gìler, and Ebru Ozbilge. “Ensembling object detection models for robust and reliable malaria parasite detection in thin blood smear microscopic images.” IEEE Access (2024).
Baruah, Susmita, and C. A. Betty. “Point of care devices for detection of Covid-19, malaria and dengue infections: A review.” Bioelectrochemistry (2024): 108704.
CDC – Public Health Strategy: Malaria Research Contributions