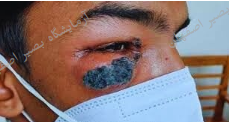
موکورمایکوز که معمولاً با نام قارچ سیاه شناخته میشود، یک عفونت قارچی نادر اما تهدیدکننده زندگی است که توسط قارچهایی از راسته Mucorales بروز میکند. این قارچها در همهجا بهویژه در خاک و مواد آلی در حال پوسیدگی وجود دارند. این بیماری افرادی را درگیر میکند که سیستم ایمنی ضعیفی دارند، مانند افراد مبتلا به دیابت، پیوند اعضا، یا سرطانهای خونی. پاندمی کووید ۱۹ نیز موجب افزایش موارد موکورمایکوز، بهویژه در بیماران مبتلا به عفونت شدید کووید ۱۹ شد که احتمالاً به دلیل اثرات سرکوبکنندگی سیستم ایمنی استروئیدها و خود ویروس است.
پاتوژنز و علائم بالینی
موکورمایکوز به فرمهای مختلف بالینی بروز میکند که انواع راینوسربرال، ریوی، پوستی، گوارشی و منتشر شایعترین آنهاست. موکورمایکوز رینوسربرال، شایعترین فرم است که اغلب با سینوزیت شروع میشود و میتواند بهسرعت پیشرفت و مدار چشم را درگیر کند و موجب سلولیت مداری، پروپتوز و درنهایت تهاجم به مغز شود. موکورمایکوز ریوی معمولاً بهصورت سرفه، تب و درد قفسه سینه بروز میکند و اغلب با پنومونیهای باکتریایی یا قارچی دیگر اشتباه گرفته میشود. موکورمایکوز پوستی میتواند از طریق تلقیح مستقیم پوست رخ دهد که موجب بروز زخم یا ندول نکروزه شود. موکورمایکوز دستگاه گوارش نادر است، اما معمولاً افراد مبتلا به سوءتغذیه یا نوزادان را درگیر میکند و میتواند باعث درد شدید، خونریزی و سوراخ شکم شود. موکورمایکوز منتشر شدیدترین فرم است که در آن عفونت از جریان خون به اندامهای مختلف گسترش مییابد و اغلب موجب نارسایی چند اندام میشود.
تشخیص آن
تشخیص زودهنگام موکورمایکوز برای درمان مؤثر بسیار مهم است، زیرا بیماری میتواند بهسرعت پیشرفت کند. اما تشخیص موکورمایکوز به دلیل علائم غیراختصاصی آن و نیاز به تکنیکهای تشخیصی تخصصی میتواند چالشبرانگیز باشد. روشهای اولیه تشخیص موکورمایکوز شامل بررسی هیستوپاتولوژیک، کشت و تکنیکهای مولکولی هستند.
1. بررسی هیستوپاتولوژیک: این روش استاندارد طلایی برای تشخیص موکورمایکوز است. نمونهبرداریهای بافتی رنگآمیزی شده با هماتوکسیلین و ائوزین (H&E) یا رنگهای قارچی خاص مانند اسید پریودیک شیف (PAS) یا نقره متنامین گروکوت (GMS) میتوانند وجود هیفهای پهن، روبانمانند و آسپتات را که ویژگی قارچهای Mucorales هستند، نمایان کند. معمولاً این قارچها دارای انشعاب زاویهای راست هستند که به تمایز آنها از سایر قارچهای رشتهای مانند آسپرژیلوس کمک میکند که معمولاً هیفهای باریکتر و منفذی با انشعاب زاویهای حاد دارند.
2. کشت: کشت قارچ از نمونههای بالینی مانند بیوپسی بافتی، خلط یا مایع شستشوی برونکوآلوئولار میتواند به شناسایی ارگانیسم مسبب کمک کند. قارچهای Mucorales بهسرعت در محیطهای کشت قارچ معمولی رشد میکنند و کلونیهای پشمی، خاکستری تا قهوهای تشکیل میدهند. اما کشت همیشه موفق نیست، زیرا جداسازی این قارچها میتواند دشوار باشد و به دست آوردن نتایج چند روز طول بکشد.
3. تکنیکهای مولکولی: واکنش زنجیرهای پلیمراز (PCR) و دیگر آزمایشهای تکثیر اسید نوکلئیک (NAATs) برای تشخیص سریع و اختصاصی DNA Mucorales در نمونههای بالینی انجام میشوند. این روشها میتوانند بهویژه در مواردی که هیستوپاتولوژی یا کشت بینتیجه است، مفید باشند. پیشرفتهای جدید شامل توسعه روشهای مالتی پلکس PCR است که میتوانند بهطور همزمان چند پاتوژن قارچی را شناسایی کنند و رویکرد تشخیصی جامعتری ارائه میدهند.
4. روشهای تصویربرداری: این روشها مانند سیتیاسکن یا MRI خاص نیستند، اما برای ارزیابی میزان عفونت، بهویژه در موکورمایکوز رینوسربرال و ریوی ضروری هستند و میتوانند یافتههای اختصاصی مانند کدورت سینوس، تخریب استخوان، یا حفره ریوی را نشان دهند که وقتی با اطلاعات بالینی و میکروبیولوژیکی ترکیب میشوند، میتوانند قویاً موکورمایکوز را تائید کنند.

نتیجهگیری
موکورمایکوز یک عفونت قارچی خطرناک است که برای تشخیص زودهنگام و درمان باید به میزان زیادی به آن مشکوک باشیم. هیستوپاتولوژی مبنای تشخیص آن است اما تکنیکهای مولکولی در تشخیص سریع و دقیق Mucorales اهمیت فزایندهای دارند. مدیریت اولیه و تهاجمی، ازجمله درمان ضد قارچی و دبریدمان جراحی (برش، برداشت یا حذف یک بخش از بافت مرده، عفونیشده یا صدمهدیده از بدن بیمار)، برای بهبود افراد مبتلا بسیار مهم است.
منابع
Sharma, Aditya, et al. “Review on mucormycosis: pathogenesis, epidemiology, microbiology and diagnosis.” Infectious Disorders-Drug Targets (Formerly Current Drug Targets-Infectious Disorders) 24.1 (2024): 46-55.
Gayathri, Devaraja, and Rajanna Soundarya. “An emergence of mucormycosis during the COVID‑19 pandemic.” World Academy of Sciences Journal 6.2 (2024): 13.
Sigera, L. Shamithra M., and David W. Denning. “A systematic review of the therapeutic outcome of mucormycosis.” Open Forum Infectious Diseases. Vol. 11. No. 1. US: Oxford University Press, 2024.
Pham, David, et al. “Epidemiology, modern diagnostics, and the management of mucorales infections.” Journal of Fungi 9.6 (2023): 659.